Подбор исследований Юртаев Александр Иванович
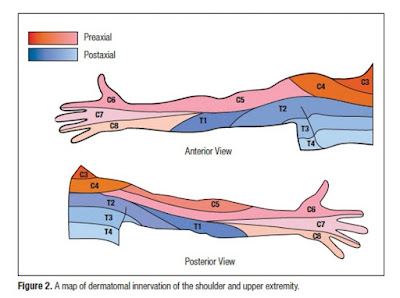
Традиционно в западной медицине считается, что цервикальная (шейная) радикулопатия проявляется симптомами и признаками в стандартной схеме из учебника неврологии, как показано на изображении диаграмма Неттера. На сегодняшний день очень мало исследований где изучались цервикальные радикулопатии, связанные с одноуровневой патологией позвонков у пациентов.
В одном исследовании Observed patterns of cervical radiculopathy: how often do they differ from a standard, "Netter diagram" distribution - была изучена закономерность шейной радикулопатии у пациентов перенесших хирургическую операцию, чтобы определить, как часто пациенты сталкиваются со стандартной схемой поражения корешков, описанных в учебнике по неврологии (т. е. диаграмма Неттера) по сравнению с нестандартными симптомами у пациентов без операции.
ВЫБОРКА ПАЦИЕНТОВ:
Были включены пациенты, у которых была одноуровневая радикулопатия с улучшением предоперационных симптомов не менее чем на 75% до и после хирургического вмешательства.
ИТОГОВЫЕ ПОКАЗАТЕЛИ:
Были собраны эпидемиологические переменные, включая возраст, пол, вес, индекс массы тела, частота симптомов и их разнообразие симптомов, а также продолжительность симптомов до оперативного вмешательства и наличие сахарного диабета. Наблюдаемая картина радикулопатии при ее диагностике врачами, включая связанную с ней боль в шее, плече, предплечье, и кисти и симптомы в виде онемения или жжения (покалывания) , и проведено сравнение результатов в стандартных диаграммах боли, полученных от пациента и их сравнивание с учебником неврологии.
Были выявлены все пациенты с одноуровневой шейной радикулопатией, оперированных шестью нейрохирургами в период с марта 2011 по март 2016 года. Наблюдаемая картина радикулопатии сравнивалась со стандартной картиной радикулопатии из учебника, которая строго соответствует дерматомной карте, а для анализа данных использовался точный тест Фишера, и критерий Стьюдента.
Стандартный тест из учебника неврологии использовалася для определения различий в наблюдаемом и ожидаемом корешковом узоре (зона иннервации ).
Результаты: В целом было выявлено 239 отличий от стандартного описания в учебнике уровней поражения при шейной радикулопатии. Наблюдаемая картина боли и онемения соответствовала стандартной схеме только у 54% (129 из 239; р=.35). При наличии нестандартного радикулярного рисунка он отличался на 1,68 дерматомальных уровней от стандартного (Боль в шее со стороны радикулопатии была наиболее распространенным симптомом; она была обнаружена у 81% (193 из 239) пациентов, у остальных пациентов включало место расположения онемения В модели логистической регрессии было обнаружено, что ни одна из интересующих переменных существенно не влияет на вероятность появления нестандартного радикулярного паттерна в виде онемения и боли.
Наблюдаемые паттерны цервикальной радикулопатии соответствовали стандартной схеме только у 54% пациентов и не отличались по уровню поражения. Шейная радикулопатия очень часто протекает по нестандартной схеме. Нейрохирурги должны широко мыслить при определении причинных уровней поражения корешков, потому что они часто могут не соответствовать описаниям учебников в реальной клинической практике. Мы наблюдали III уровень доказательства.
Традиционно считается, что цервикальная радикулопатия проявляется в воспроизводимой дерматомной и миотомической картине, связанной с вовлеченным цервикальным корешковым уровнем. Так, например, радикулопатия С6 классически описывается как симптомы, распространяющиеся от шеи вниз по руке, и заканчивающиеся большим и указательным пальцами. Если МРТ показывает сжатие корешка, соответствующее клинически предполагаемому уровню, то может быть поставлен конкретный диагноз. Определение точного уровня корешка (или корешков), вызывающего радикулопатию, может быть очень важным для всех пациентов, но абсолютно важен для тех, кто решиться на операцию и обратится к нейрохирурга.
Однако в клинической практике у пациентов могут наблюдаться корешковые симптомы, которые не соответствуют стандартным схемам диаграммы Неттера из учебника неврологии, основанным на описании иннервации Кигана и Гарретта. В этих обстоятельствах правильное определение уровней, на которые необходимо воздействовать хирургическим путем, лечение может быть затруднено у тех, кто не идёт на операцию.
Неопределенность симптомов может привести к ненужному лечению уровня поражения корешков, который на самом деле не вызывает симптомов, или вообще к отсутствию показаний к хирургическому вмешательству.
Индивидуальная вариабельность плечевого сплетения является одной из причин разнообразия симптомов при шейной радикулопатии. Анатомические посмертный вскрытия показывают, что типичное “учебное” плечевое сплетение наблюдается только в 37% случаев. Кроме того, ряд анатомических исследований продемонстрировал значительные различия в соединении корешков, что потенциально может повлиять на способность точно локализовать уровень патологии шейного отдела на основе клинических признаков и симптомов.
В то время как анатомическая изменчивость дает убедительное обоснование вариабельности клинических симптомов, клинически обоснованные оценки шейных корешковых структур остаются очень ограниченными. В одном исследовании сообщалось, что более двух третей это (69,7%) пациентов с шейной радикулопатией проявляли симптомы радикулопатии не описанной в учебнике неврологии.. Хотя эти данные очень интригуют, то в это исследование были включены пациенты с признаками многоуровневого заболевания, что привело к неопределенности в отношении того, какой уровень поражения шейного корешка отвечает за закономерность иннервации, что привело к путанице результатов исследования. В настоящее время имеются ограниченные данные о вариабельности, с которой шейная радикулопатия проявляется в реальных ситуациях в клинике, и о том, как часто фактическое представление может отклоняться от стандартных описаний в учебниках неврологии. Такая информация была бы полезна нейрохирургам, ставящим диагнозы относительно сдавления корешка. Поэтому целью этого исследования было изучить закономерности цервикальной радикулопатии в хирургической популяции, подвергающейся одноуровневой передней цервикальной дискэктомии и сращению позвонков англ (ACDF) при рефрактерной радикулопатии, и определить, как часто у пациентов наблюдаются стандартные и нестандартные закономерности. Одноуровневое заболевание было выбрано для того, чтобы соотнести проявляющиеся симптомы с изолированным корневым уровнем.
Учебник неврологии не всегда точен.
Традиционное преподавание в учебниках гласит, что шейная радикулопатия характеризуется симптоматикой в соответствии с установленными анатомическими картами. Однако результаты этого исследования подтверждают, что представление в клинической практике может сильно отличаться от этих стандартных, ожидаемых симптомов радикулопатии. Из двухсот тридцати девяти пациентов наблюдаемая картина шейной радикулопатии соответствовала стандартной схеме из учебника только у 54% (129/239). Кроме того, на это различие не влиял уровень патологии корешка, но оно наблюдалось на всех уровнях. Проксимальные уровни шейного отдела часто проявляются дистальными симптомами, а дистальные уровни часто проявляются только проксимальными симптомами. Практикующим врачам важно знать не только о стандартных схемах “сетчатой диаграммы Неттера”, но и об этой вариабельности при лечении пациентов с шейной радикулопатией, в частности при определении уровней поражения корешка у тех, кому требуется хирургическое вмешательство.
Несмотря на наличие значительных данных, описывающих как вариабельность нервных корешков, так и варианты плечевого сплетения, остается недостаточное количество литературы, документирующей корешковые паттерны при одноуровневой патологии. В исследовании, когда присутствовал нестандартный корешковый паттерн, отклонение составляло в среднем 1,68 уровня от ожидаемого паттерна. Естественные варианты анатомии корешков шейного нерва являются одним из возможных объяснений этой вариации. Танака и др. при трупном анатомическом исследовании корешков шейного нерва было обнаружено, что более чем в 50% случаев наблюдались интрадуральные межсегментарные соединения дорсальных корешков между C5 и C6 и между C6 и C7. Куба и др. сообщили о схожих результатах, при этом C5–6 и C6–7 являются наиболее распространенными уровнями с анастомозом корешка. На основе изменчивости, обнаруженной в их трупном исследовании, Каратас и др. отметили, что истинный патологический уровень может быть на единицу выше или ниже, чем "диктуют симптомы поражения", и что всегда следует проводить тщательную оценку неврологических, физиологических и рентгенологических результатов.
Вариабельность анатомии плечевого сплетения также может объяснить некоторые различия в клинической картине корешковых симптомов. Плечевое сплетение состоит из вентральных ветвей спинномозговых корешков C5–T1. Основываясь на анатомических вскрытиях сплетения, “типичное” сплетение наблюдается только в 37-77% случаев. Два наиболее распространенных варианта плечевого сплетения включают префиксацию и постфиксацию. Префиксация сплетения происходит, когда нервный корешок C4 вносит значительный вклад в формирования сплетения, а нервный корешок T1 вносит минимальный вклад или вообще не вносит. Постфиксированное сплетение возникает, когда сплетение практически не получает соединения от нервного корешка C5 и вместо этого получает значительную иннервацию от нервного корешка T2. В целом, префиксное сплетение встречается чаще, чем постфиксированное сплетение (26-48% против 4%). Функционально префиксное или постфиксированное плечевое сплетение может сдвинуть наблюдаемую картину шейной радикулопатии на один уровень краниального или каудального в зависимости от присутствующего анатомического варианта.
Недавнее исследование Рейнвилла и др. сообщалось о серии пациентов, у которых МРТ подтвердила сдавление нервных корешков С6 или С7 с симптомами, соответствующими шейной радикулопатии. [21]
Авторы обнаружили, что симптомы боли в руке у этих пациентов были диффузными по своей природе и не сильно отличались между пациентами с сдавлением нерва C6 или C7. Кроме того, характер слабости в руке существенно не отличался между двумя группами. Авторы пришли к выводу, что, учитывая степень совпадения в визуальном представлении радикулопатии C6 и C7, практикующим врачам следует проявлять осторожность при прогнозировании поражения корней на основе одних только симптомов.
Наблюдалась значительная разница в расположении симптомов, причем правосторонние симптомы возникали у 51% стандартной группы по сравнению с 28% в нестандартной группе. Причина этого вывода не может быть определена из настоящего исследования, хотя предположительная этиология может включать, среди прочих факторов, различия в эмбринальном развитии плечевого сплетения и нейроанатомии спинного мозга.
Ипсилатеральная боль в шее, межлопаточная боль и боль, которая иррадиирует в плечо, часто возникали у пациентов в этом исследовании, независимо от уровня позвоночника. Ипсиплатеральная боль в шее была выявлена у 81% пациентов и не отличалась уровнем патологии позвоночника. Аналогично, боль в плече была обнаружена почти у 60% пациентов и также не отличалась уровнем патологии. Изолированная ипсилатеральная боль ( ссылка англ) в шее или плече без каких-либо дистальных корешковых симптомов встречалась реже, но все же наблюдалась у 19% всех пациентов. Она возникала чаще всего на уровнях C3–4 (60%) и C4–5 (33%), где это можно считать соответствующим стандартной схеме. Однако уровни, которые, как классически считается, проявляются симптомами, расположенными дистальнее плеча, такими как C5–6 и C6–7, они не проявлялись в 17% и 13% случаев в исследованиях, проявляясь только симптомами шеи или трапеции или плеча. И наоборот, было обнаруженно, что у 40% пациентов с патологией C3–4 были дистальные корешковые симптомы, а у 37,5% пациентов с патологией C4–5 были дополнительные симптомы дистальнее локтя. Ни один из этих выводов не согласуется со стандартной моделью боли описанной в учебнике неврологии.
Существуют потенциальные ограничения, которые необходимо учитывать при оценке результатов. Во-первых, это было ретроспективное исследование, которое опиралось на электронную медицинскую карту и диаграммы боли, полученные от пациентов, для определения характера радикулопатии. Будучи ретроспективным исследованием, пациенты не подвергались обзору для оценки соответствия критериям включения, и, безусловно, могла быть неоднородность в интерпретации результатов МРТ среди 6 лечащих хирургов. Последовательность МРТ также не была стандартизирована в этой серии исследования, поскольку пациенты получали МРТ не только из одного учреждения, но и из множества других учреждений, что также потенциально влияло на интерпретацию снимков МРТ.
Во-вторых, было использовано снижение дооперационных симптомов на 75% или более в качестве критерия включения в исследование, а улучшение на 75% или более использовалось в качестве показателя того, что был устранен правильный уровень патологии. Однако остается возможным, что радикулопатия на других уровнях может быть причиной оставшихся до 25% симптомов у тех, кто не получил 100% облегчения.
В-третьих, также возможно, что часть сообщенных симптомов может быть связана с патологией, отличной от радикулопатии. Например, сегментарный спондилез может способствовать появлению симптомов на шее, плече и трапеции. Однако, учитывая 75%-ный критерий послеоперационного улучшения, остается вероятным, что симптомы относятся к оперативному уровню, будь то из-за сдавления нервных корешков, спондилеза или некоторой комбинации того и другого.
Кроме того, в этой серии никогда не проводилось хирургическое вмешательство при генерализованной, диффузной боли. Для того, чтобы быть показанием для операции любая боль в шее должна была быть односторонней и ипсилатеральной, чтобы продемонстрировать компрессию корешка, и она должна была распространяться, по крайней мере, в область плеча.
У пациентов с нестандартными корешковыми жалобами требуется тщательная оценка для определения уровня возбудителя боли. Результаты неврологического обследования. такие как двигательная слабость, сенсорные нарушения и рефлекторные изменения, очевидно, имеют важное значение, но они ограничены тем, что не все пациенты с шейной радикулопатией демонстрируют неврологические результаты. Воспроизведение симптомов с помощью маневра или теста Сперлинга, если таковое имеется, подразумевает источник в шее, но не определяет причинный уровень поражения. Детальное физическое обследование верхних конечностей должно выполняется, и включать оценку распространенных компрессионных невропатий локтя и запястья, таких как синдром локтевого или запястного канала. Хотя дополнительная информация может быть получена из ответов на инъекции в нервные корешки и электродиагностические исследования, но по-прежнему нет четких доказательств того, что любой из них может быть надежно использован в качестве прогностических тестов. Поэтому мы обычно не полагаемся на электродиагностические тесты при попытке определить причинный уровень(уровни) шейной радикулопатии, хотя они могут быть полезны при оценке неспинальной этиологии, такой как периферическая невропатия и компрессия (например, запястный канал, кубитальный туннель и т. д.). В конце концов, выявление причинного уровня при цервикальной радикулопатии остается клиническим процессом, требующим как суждения, так и опыта врача.
В заключение следует отметить, что стандартные схемы цервикальной радикулопатии были обнаружены только у 54% пациентов, которым проводился одноуровневая операция. Это отклонение от принятого стандарта подчеркивает необходимость тщательной оценки связанных с этим неврологических, физических, рентгенологических и других результатов, поскольку часто встречается нестандартная клиническая картина. Пациенты с радикулопатией C3–4 или C4–5 не только могут, но и на самом деле относительно часто жалуются на дистальные симптомы, которые, по-видимому, не имеют “смысла” с точки зрения врача.
Аналогичным образом, было обнаружено, что это также относительно распространено для пациенты с радикулопатией С5–6 или С6–7 они жалуются только на проксимальные симптомы. Чтобы надлежащим образом лечить пациентов с цервикальной радикулопатией, практикующие врачи должны широко мыслить при определении причинных уровней, поскольку они часто не соответствуют принятым стандартам в реальной клинической практике.
Литература:
Каретт С., Фелингс М. Г.
Клиническая практика. Шейная радикулопатия.
Медицинский журнал Новой Англии 2005; 353: 392-399 DOI: 10.1056/NEJMcp043887
Элленберг МИСТЕР, Хоне Джей Си, Треанор У. Дж.
Шейная радикулопатия.
Архивы физической медицины и реабилитации 1994; 75: 342-352
Фуяс И. П., Стэтхэм П. Ф., Сандеркок П. А.
Кокрейновский обзор роли хирургии при шейной спондилоартритической радикуломиелопатии.
Позвоночник 2002; 27: 736-747
Ли ХИ, Чунг И, сэр У. С. и др.
Вариации вентрального ветвления плечевого сплетения.
J Корейская медицинская наука 1992; 7: 19-24 DOI: 10.3346/jkms.1992.7.1.19
Матейчик В.
Вариации нервных корешков плечевого сплетения.
Братислав Лек Листий 2005; 106: 34-36
Уйсал, II, Секер М, Карабулут А. К. и др.
Вариации плечевого сплетения у плодов человека.
Нейрохирургия 2003; 53: 676-684; обсуждение 684
Танака Н, Фудзимото У, Ан ХС и др.
Анатомическая связь между нервными корешками, межпозвоночными отверстиями и межпозвоночными дисками шейного отдела позвоночника.
Позвоночник 2000; 25: 286-291
Пернецкий А, Сандер-Плассман М.
Интрадуральный вариант волокон корешка шейного нерва. Потенциальная причина неправильной интерпретации сегментарного расположения
пролапсов шейного диска по клиническим данным.
Acta Neurochir (Wien) 1980; 52: 79-83
Палли У., Мануэль Дж.К.
Межсегментарные анастомозы между спинномозговыми корешками у некоторых позвоночных.
Acta Anat (Базель) 1968; 70: 341-351
Палли У.
Межсегментарные анастомозы задних спинномозговых корешков и их значение.
J Нейрохирург 1959; 16: 188-196 DOI: 10.3171/jns.1959.16.2.0188
Каратас А, Каглар С, Савас А и др.
Микрохирургическая анатомия дорсальных шейных корешков и зон входа в дорсальный корешок.
Acta Neurochir (Вена) 2005; 147: 195-199; обсуждение 199 DOI: 10.1007/s00701-004-0425-у
Мерфи Д-р, Гурвиц ЭЛ, Джеррард Дж.К. и др.
Модели и описания боли у пациентов с Корешковой болью:
Обязательно ли боль отражает определенный дерматом?
Кайропрактика и остеопатия 2009 (21 сентября); 17 (1): 9
Киган Джей Джей, Гаррет Ф. Д.
Сегментарное распределение кожных нервов в конечностях человека.
Анат Рек 1948; 102: 409-437
Неттер Ф. Х.
Атлас анатомии человека. 6-е изд.
Филадельфия: Сондерс/Эльсевьер; 2015
Кубо У, Вага С, Кодзима Т и др.
Микрохирургическая анатомия нижней части шейного отдела позвоночника и спинного мозга.
Нейрохирургия 1994; 34: 895-890; обсуждение 901-892
Таббс РС, Лукас М, Шоя Мм и др.
Вклад четвертого спинномозгового нерва в плечевое сплетение
J Нейрохирургия позвоночника 2008; 8: 548-551 DOI: 10.3171/SPI/2008/8/6/54